Testy na alergię to bardzo obszerny temat. Wybór rodzajów i placówek które je wykonują jest duży. Są jeszcze testy domowe. Które wybrać? O co pytać w laboratorium?
Na pytania dotyczące testów na alergie i nietolerancje pokarmowe odpowiada nasz ekspert z Instytutu Mikroekologii w Poznaniu – dr Patrycja Szachta
Jakie powinny być pierwsze kroki w kierunku diagnozowania alergii bądź nietolerancji pokarmowej?
Po pierwsze należy udać się do lekarza – czy to będzie lekarz pierwszego kontaktu, alergolog, pediatra. Na podstawie obserwacji i starannie zebranego wywiadu lekarskiego podejmowana jest następnie decyzja o eliminacji danego pokarmu z diety (gdy występuje ewidentne powiązanie pomiędzy tym pokarmem, a pojawiającą się alergią). Bardzo często lekarz zleca wykonanie uzupełniających badan dodatkowych, zwłaszcza gdy objawy choroby są dyskretne i nieoczywiste.
Tak naprawdę wybór testów zależy od tego jaki typ alergii bądź nietolerancji pokarmowej podejrzewamy, w jakim wieku jest pacjent, jakie ma objawy.
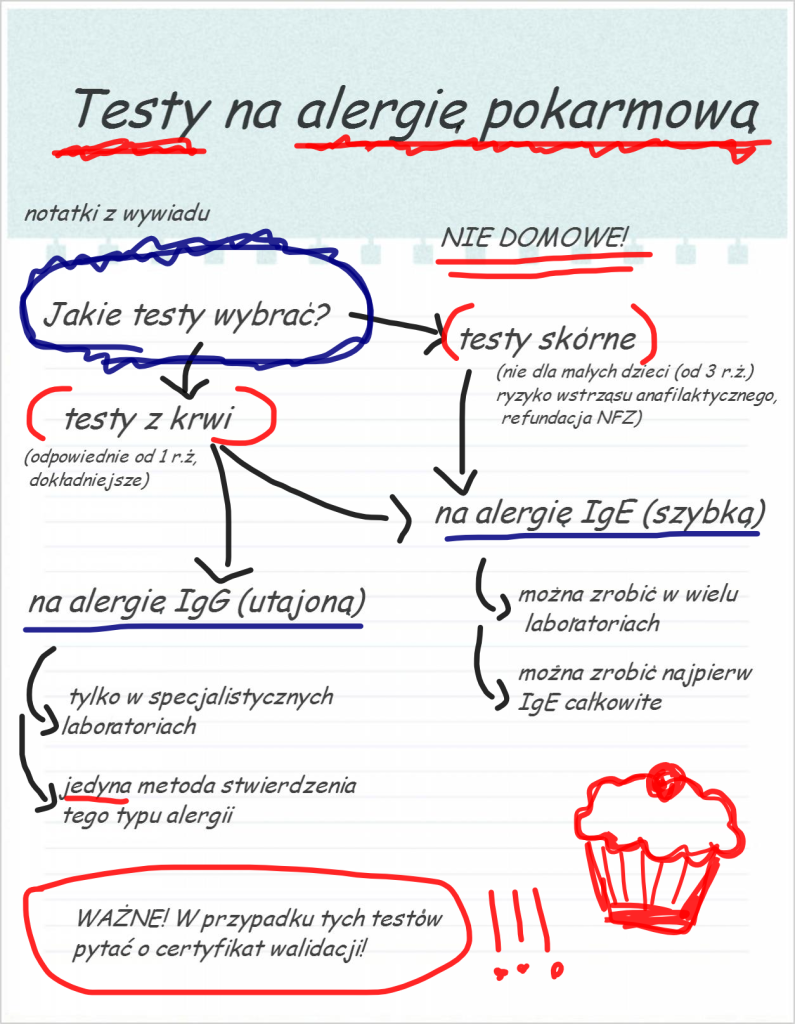
A jeśli sami chcemy „skierować się” na testy? Może Pani przybliżyć jakie opcje mamy do wyboru?
W przypadku alergii IgE – zależnej testy alergiczne to jedynie część diagnostyki, która powinna być prowadzona przez lekarza alergologa (patrz wyżej). Przez niego również wyniki testów na alergię powinny być interpretowane.
W przypadku alergii IgG – zależnej z kolei wykonanie testu z krwi jest jedyną metoda zdiagnozowania tego typu opóźnionej alergii. Pacjent może samodzielnie „skierować” się na tego typu badanie.
Wyróżniamy następujące rodzaje testów:
Testy skórne na alergię IgE – zależną:
To tych najczęściej się myśli słysząc „testy na alergię”. Są one refundowane przez NFZ. Polegają na tym, że na skórę nakłada się określony alergen (np. pomidora), a następnie nakłuwa się skórę i sprawdza po pewnym czasie czy wystąpił odczyn skórny. Alergię stwierdza się na podstawie jego wielkości powstałego bąbla. O czym trzeba pamiętać:
- ten typ testów działa wyłącznie w przypadku alergii typu IgE zależnej – czyli tzw. alergii wczesnej, szybkiej. Nie wykrywa alergii późnych, utajonych czyli IgG zależnych
- w przypadku stosowania leków antyhistaminowych (przeciwalergicznych) test może dać wynik fałszywie ujemny
- testów tych nie wykonuje się u małych dzieci (do 3 r.ż)
- testy przy bardzo silnych alergiach mogą wywołać wstrząs anafilaktyczny
Testy z krwi na alergię IgE/ IgG zależną:
Ten rodzaj testów stosuje się zarówno do wykrywania alergii typu IgE zależnych (wczesnych), IgG zależnych (późnych).
W przypadku podejrzenia alergii wstępnie ocenianym parametrem jest najczęściej całkowite stężenie IgE (całkowite IgE). Określa ono, czy ilość IgE, przeciwciał zaangażowanych w alergię typu natychmiastowego jest podwyższona czy tez nie. Trzeba tylko pamiętać, że jest to wynik ogólny, może być podwyższony również u osób bez alergii, np. w przypadku choroby pasożytniczej.
Aby dowiedzieć się dokładnie jakie produkty powinny zostać wyeliminowane najczęściej wykonuje się testy szczegółowe (panele alergiczne). Testy te można wykonać nawet u małych dzieci (już około 1 roku życia).
Testy z krwi są jedyną metodą stwierdzenia alergii utajonej (czyli IgG zależnej). Należy pamiętać, iż testy na alergię IgG – zależną (utajoną) to zupełnie inne testy, aniżeli te na alergię IgE – zależną. Wykonywane są one jedynie w specjalistycznych laboratoriach.
Zachęcam jednak do konsultacji z lekarza, najlepiej alergologiem oraz dietetykiem. Nawet jeśli sami zlecimy sobie wykonanie testów to interpretacja wyników, wprowadzenie odpowiedniej diety eliminacyjnej – to wszystko powinno być robione pod kontrolą lekarza i dietetyka. W przeciwnym wypadku, nawet mając wykonane wiarygodne testy, dające rzetelny wynik możemy wprowadzić niewłaściwą, niezbilansowaną dietę i jeszcze bardziej sobie zaszkodzić.
Co w takim razie z testami domowymi, które można kupić przez internet czy w aptece? Czy są wiarygodne?
Dla mnie sprawa jest prosta – domowe testy nie są wiarygodne. Po pierwsze – nigdy nie mamy pewności, czy otrzymany wynik jest prawidłowy. Po drugie jest duże ryzyko popełnienia błędu podczas wykonywania testów, jako że większość pacjentów nie ma doświadczenia laboratoryjnego. Po trzecie i tak zostajemy sami z wynikami o ograniczonej wiarygodności – czyli jesteśmy w punkcie wyjścia. Jeszcze raz to podkreślę – wprowadzanie leczenia na własną rękę może przynieść więcej szkody niż pożytku. Jeśli myślimy poważnie o diagnozowaniu i leczeniu alergii czy nietolerancji pokarmowej to trzeba zabrać się do tego w sposób przemyślany i wspomóc się wiedzą specjalistów.
A więc laboratorium. Wiele placówek oferuje diagnozowanie pod kątem alergii. O co pytać?
W przypadku alergii IgE – zależnej sprawa jest prostsza – istnieje wiele placówek, oferujących możliwość wykonania tego typu testów. Warto dopytać oczywiście o metodę jaką testy są wykonywane oraz czułość i swoistość analizy.
Warto też dopytać, czy w danej jednostce oceniają od razu reakcje krzyżowe. Nie występują one u każdego, ale jeśli jest takie prawdopodobieństwo to dobrze o tym wiedzieć.
Trudniejszą kwestią jest wykonanie testów na alergię IgG – zależną. Tego typu alergia badana jest od krótszego czasu aniżeli alergia IgE – zależna. W związku z powyższym testy te nie są jeszcze tak powszechne. Istnieje szereg testów na alergię IgG –zależną, z których jedynie nieliczne są testami dającymi wiarygodne wyniki. Czym więc kierować się przy wyborze badania? Przede wszystkim muszą być one wykonywane w specjalistycznej placówce, posiadać odpowiednie parametry diagnostyczne (wysoką czułość i swoistość) oraz certyfikat walidacji. O co tu chodzi? Zdarzają się przypadki, że oferowane testy nie przechodzą najprostszej próby – są pobierane dwie próbki krwi od jednej osoby, w tym samym czasie i w tych samych warunkach, a każda próbka daje zupełnie inny wynik! Certyfikat da nam pewność, że taka sytuacja nie będzie miała miejsca.
W takim razie jeszcze krótka informacja na temat testów na nietolerancję pokarmową. Czy są dostępne takie testy?
Tak. Nietolerancję pokarmową diagnozujemy na podstawie testów z krwi lub wodorowych testów oddechowych, w zależności od typu ocenianej nadwrażliwości.
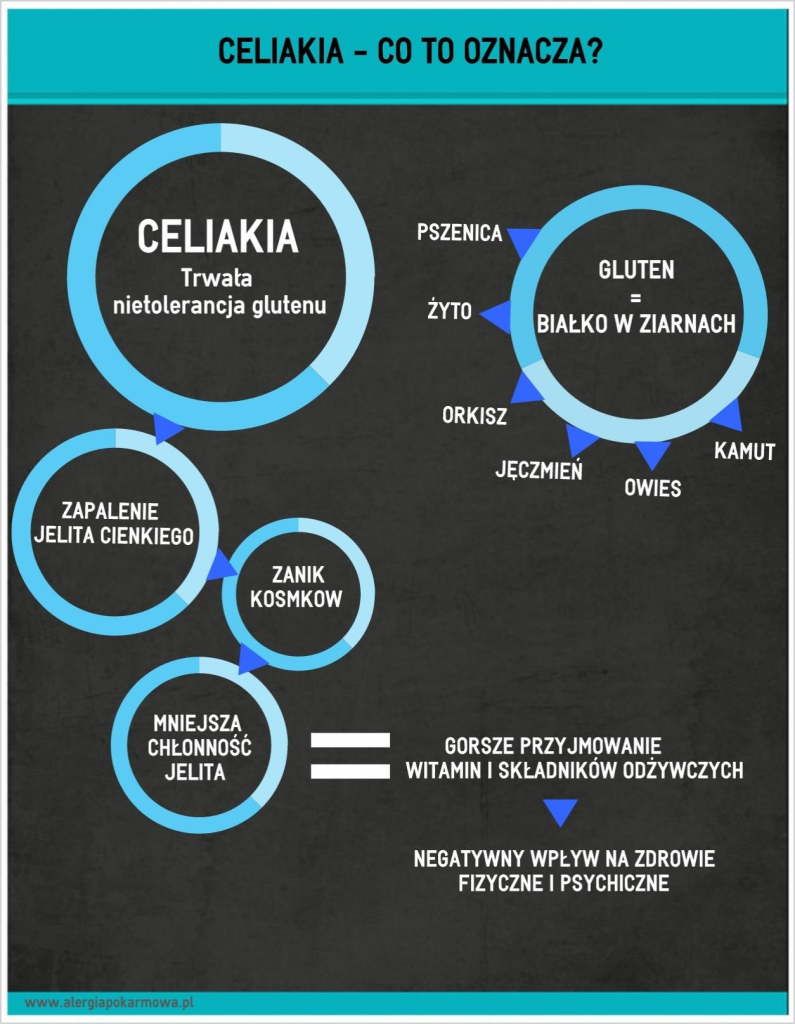
A celiakia? Czy badania z krwi są w stanie zdiagnozować u nas celiakię?
Za pomocą badań z krwi możemy stwierdzić, czy nie występuje nadwrażliwość na gluten, która może prowadzić do celiakii, czyli zaniku kosmków jelitowych. Pamiętajmy, że celiakia to już choroba, wynikająca właśnie z uszkodzenia kosmków jelitowych przez spożywany gluten, czyli będąca wynikową nietolerancji glutenu. Badania z krwi są istotną częścią diagnostyki celiakii, jeśli ich wyniki wskazują na możliwość występowania choroby trzewnej potwierdzeniem jest biopsja jelita cienkiego. Diagnostyka w kierunku celiakii powinna być prowadzona przez lekarza, nie zaś samodzielnie przez pacjenta!